Кишечник является жизненно важным органом человека, который занимается перевариванием пищи и преобразованием ее в полезные компоненты. Сбои в работе кишечника негативно влияют на здоровье и самочувствие человека. Коварство заболеваний кишечника заключается в их бессимптомном развитии. В большинстве случаев люди обращаться за медицинской помощью, когда бывает слишком поздно и человеку грозит летальный исход. Чтобы диагностировать патологии кишечника на ранней стадии, проводится колоноскопия, которая в настоящее время является максимально информативным и эффективным методом. У человека, у которого есть проблемы с работой кишечника, возникает вопрос, кто назначает колоноскопию? Диагностикой и лечением заболеваний кишечника занимается врач-проктолог. Именно к нему нужно идти за помощью.
Что представляет собой колоноскопия?
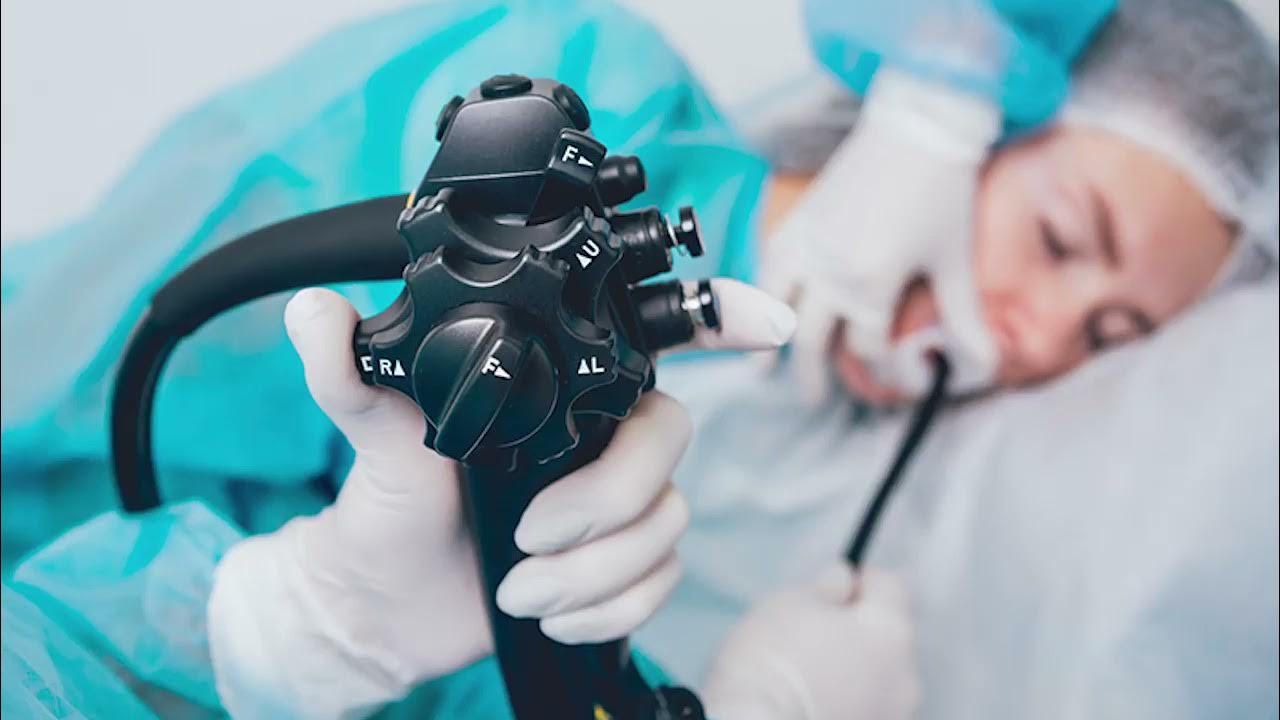
Для проведения процедуры используется фиброоптический прибор - колоноскоп, который состоит из длинной гибкой трубки (зонда), оснащенной источником света и миниатюрной видеокамерой. Кроме этого, у колоноскопа имеется трубка для подачи воздуха и щипцы для взятия биологического материала. Исследование проводится путем введения прибора в задний проход с дальнейшим его продвижением по толстому кишечнику. Видеокамера позволяет получать качественное изображение исследуемых участков и выводить их на монитор.
Колоноскопия. Больно или нет?
Среди многих людей бытует мнение, что процедура является болезненной и жутко неприятной. Тот, кто назначает колоноскопию, должен объяснить пациенту, что представляет собой исследование и как оно проводится. Важно отметить, что при создании колоноскопов нового поколения разработчики учитывали анатомические особенности строения человека, и использовали для создания прибора материал повышенной гибкости. Это позволяет колоноскопу проникать во все складки, а также изгибы кишечника, не доставляя особого дискомфорта и не причиняя боли пациенту.
Анестезия
В большинстве случаев процедура проводится без применения анестезии. Обезболивание применяют, если удаляют полипы или прижигают эрозии, а также при наличии деструктивных процессов. Кроме этого, наркоз дается пациентам, которые сильно волнуются и переживают. В качестве наркоза может быть применена седация (погружение в сон), общий наркоз или местная анестезия (смазывание наконечника зонда специальными мазями).
Когда необходимо колоноскопическое исследование?
Причиной проведения исследований кишечника являются характерные признаки нарушений работы кишечника. Это:
• появление болей в кишечнике,
• наличие гноя,
• слизи или крови при дефекации в кале,
• нарушения стула (запоры или поносы),
• развитие анемии неясного генеза,
• стремительная потеря веса.
Кроме этого, у человека может появляться ощущение присутствия инородного тела в прямой кишке. Колоноскопия может проводиться для уточнения предварительного диагноза, поставленного при проведении ирригоскопии, ректороманоскопии, а также как профилактическая процедура для людей, входящих в группу риска.
Когда нельзя проводить колоноскопию?
Исследование не проводится при наличии:
• инфекционных заболеваний в стадии обострения,
• тяжелых формах сердечной недостаточности,
• при болезни Крона,
• астме,
• плохой свертываемости крови,
• перитоните.
Как подготовиться к процедуре?
Чтобы исследование прошло успешно, необходимо к нему подготовиться должным образом. Основными пунктами подготовительного процесса является соблюдение бесшлаковой диеты в течение 2-4 дней и тщательное очищение кишечника, так как каловые массы и шлаки могут препятствовать нормальному прохождению зонда по кишечнику. Это может негативно сказаться на получении достоверных результатов исследования. Очистить кишечник можно с помощью клизмы или слабительных препаратов. Чтобы получить рекомендации врача по соблюдению диеты и очищению кишечника, обратитесь в медицинский центр в Москве. В нашем центре вы можете пройти колоноскопию, которую проведет квалифицированный врач на современном оборудовании. Узнать подробности о работе центра можно на нашем сайте. Звоните и приходите в центр! Кто назначает колоноскопию?
 Акушерство
Акушерство Анализы
Анализы Андрология
Андрология Анестезиология
Анестезиология Венерология
Венерология Вывод из запоя
Вывод из запоя Вызов врача на дом
Вызов врача на дом Гастроскопия
Гастроскопия Гастроэнтерология
Гастроэнтерология Гинекология
Гинекология Дерматовенерология
Дерматовенерология Дерматология
Дерматология Диагностика
Диагностика Кардиология
Кардиология Колоноскопия
Колоноскопия Косметология
Косметология Лечебный массаж
Лечебный массаж ЛОР
ЛОР Маммология
Маммология Мануальная терапия
Мануальная терапия Медсправки
Медсправки Неврология
Неврология Онкология
Онкология Ортодонтия
Ортодонтия Ортопедия
Ортопедия Подология
Подология Проктология
Проктология Стоматология
Стоматология Терапия
Терапия Травматология
Травматология Трихология
Трихология УЗИ
УЗИ Урология
Урология Физиотерапия
Физиотерапия Флебология
Флебология Хирургия
Хирургия Эндокринология
Эндокринология Эндоскопия
Эндоскопия